Cirurgia Geral/ Gastroenterologia
- Home
- Cirurgia Geral/ Gastroenterologia
Pertencente ao grupo de doenças da atualidade, a obesidade é caracterizada pelo excesso de gordura no corpo. Geralmente, é associada a vários problemas de saúde, como hipertensão arterial, doenças cardiovasculares, diabetes, etc.
Resultante de fatores comportamentais, genéticos e até mesmo ambientais, na maioria dos casos a patologia está associada a um sensível desequilíbrio entre a ingestão alimentar e o gasto energético. Isto é, consequência principalmente da má alimentação e da falta de exercícios físicos – salvo exceções como fatores clínicos e endocrinológicos.
Para avaliar o grau de obesidade, o padrão internacional é por meio do Índice de Massa Corporal (IMC). Ele é calculado dividindo o peso (em kg) pela altura ao quadrado (em m).
O valor obtido deve ser conferido na tabela abaixo para revelar o diagnóstico:
| IMC | Risco | Tipo de obesidade |
| 18 a 24,9 | Peso saudável | Ausente |
| 25 a 29,9 | Moderado | Sobrepeso |
| 30 a 34,9 | Alto | Obesidade grau I |
| 35 a 39,9 | Muito alto | Obesidade grau II |
| 40 ou mais | Extremo | Obesidade mórbida |
Para se preparar para uma cirurgia, não deixe de consultar um dos médicos da nossa equipe. O profissional irá orientá-lo sobre os cuidados específicos que devem ser tomados antes de cada tipo de cirurgia.
Porém, em geral, algumas orientações podem ser consideradas de “praxe”. Confira, abaixo, mais detalhes sobre elas:
Exames laboratoriais: são eles que asseguram a saúde do paciente e, consequentemente, a viabilidade ou não da cirurgia. Por isso, é sempre bom levá-los novamente ao hospital no dia da cirurgia.
Jejum: deve ser de seis a oito horas antes da internação, de acordo com a orientação do médico. Durante o período, não é permitido ingerir nem água – tudo para o melhor andamento da cirurgia.
Depilação ou tricotomia: trata-se da retirada dos pelos da região do corpo que será afetada para que o risco de infecção seja diminuído. No caso de raspagem, ela pode ser realizada pela enfermagem.
Higiene: no dia da cirurgia ou na noite anterior, aproveite para realizar uma boa higiene no corpo e no rosto, seja em casa seja já no hospital. Se os cabelos também forem lavados, aproveite para secá-los antes da cirurgia. Retire também esmaltes das unhas para que os médicos possam observar a sua coloração durante a cirurgia.
Acompanhante: uma pessoa pode ficar com o paciente no quarto. As visitas serão liberadas de acordo com as orientações do médico.
Objetos: deixe no cofre do quarto ou com o acompanhante jóias, relógios, piercing e próteses.
Roupa: leve uma troca confortável para utilizar na volta.
Manifestada por meio de dor frequente na parte superior do abdômen, conhecida popularmente como boca do estômago, a dispepsia funcional é um desconforto digestivo com desenvolvimento ligado a condições ambientais e a perfis genético, social e psicológico.
Geralmente a patologia não está relacionada a uma alteração estrutural ou bioquímica conhecida, apesar de ser relacionada também à bactéria Hp (Helicobacter pylori) . Os pacientes geralmente relatam sintomas como indigestão, distensão, saciedade precoce, náuseas e vômitos.
Considera-se hoje três tipos de dispepsia funcional: tipo úlcera (apresenta dor na “boca do estômago”), tipo dismotilidade (que apresenta saciedade precoce e flatulência), tipo incaracterística (que não se enquadra nas citadas).
Dos distúrbios digestivos, as funcionais são as mais frequentes. A dispepsia predomina em pacientes jovens, com menos de 45 anos. Dados informam que a queixa relacionada à disfunção está presente em 20 a 40% das consultas a gastroenterologistas.
Antes do tratamento clínico da dispepsia funcional, devem ser afastadas condições de doença do corpo que levam à dispepsia orgânica, como a gastrite (inflamação da mucosa estomacal).
Uma vez eliminadas as causas de doenças, o tratamento é orientado para mudanças dos hábitos e modo de vida, como perda de peso, abandono do fumo e de certas medicações. Há alguns alimentos também de difícil digestão que podem ser desencadeantes da dor, como as frituras, os doces e os condimentos fortes.
É possível prescrever antiácidos para a dispepsia tipo úlcera. Já quando as alterações emocionais são determinantes para o tratamento, podem ser empregados ansiolíticos ou antidepressivos.
Manifestada como desconforto e dor de fome, a úlcera é uma ferida (lesão) que ocorre principalmente no estômago ou duodeno, geralmente relacionada ao aparecimento da Hp (Helicobacter pylori), uma bactéria adquirida por via oral. Hábitos como má alimentação e viver sob tensão não tem relacionamento com a úlcera. Apesar de a bactéria ser um fator casual, apenas o fumo e a utilização de anti-inflamatórios têm relação com o seu aparecimento e com a sua cicatrização. Menos frequente, os tumores também podem estimular a produção de ácido, culminando no aparecimento da úlcera.
O desconforto se manifesta periodicamente no ritmo de “dói, come e passa”. As possíveis complicações da doença são a perfuração (quando a lesão corrói toda a parede do órgão), obstrução (quando a cicatrização forma uma fibrose que atrapalha a passagem do alimento) e hemorragia (quando fezes ou vômitos vêm seguidos de sangue).
Compromete cerca de 10 a 15% da população em algum momento da vida e 1 a 2% em um ano. Tem predomínio discreto em homens e pais ou irmãos de portadores possuem três vezes mais úlcera do que o restante da população.
Fumantes e pacientes que utilizam frequentemente anti-inflamatórios e aspirina estão mais suscetíveis ao quadro.
Cerca de 40% das úlceras ácidas cicatrizam em quatro semanas de tratamento, que visa aliviar a dor, acelerar a cicatrização e prevenir as complicações. No tratamento, costumamos empregar inibidores da produção ácida de última geração para neutralizar a acidez do estômago.
Empregamos intervenção cirúrgica laparoscópica nos casos de falha no tratamento clínico, perfuração, sangramentos sem controle e reincidente ou associação com neoplasia (câncer).
Manifestada principalmente pela chamada “queimação”, seu sintoma mais famoso, a doença do Refluxo Gastroesofágico é associada ao retorno do suco gástrico para o esôfago.
Essa patologia crônica geralmente é desencadeada por uma falha no funcionamento do esfíncter, uma espécie de válvula na boca do estômago que se abre para deixar o alimento entrar.
A mucosa do esôfago é mais frágil que o suco gástrico. Por isso que, quando acontece o refluxo, seu tecido não suporta o contato prolongado com a acidez que sobe do estômago. Essa sensação de queimação é o que conhecemos por “azia”. Já quando esse líquido sobe até a boca e passa pela garganta, estamos falando então de “regurgitação”.
Vale lembrar que para a DRGE ser diagnosticada, é preciso muito mais do que alguns casos isolados de azia – que também podem ser consequências de exageros na alimentação. Mas, se for frequente, trata-se de Doença do Refluxo Gastroesofágico. E então, torna-se necessário submeter o paciente a uma endoscopia para saber se o esôfago apresenta ou não lesões.
Há estudos ainda que apontam menor frequência de DRGE em portadores da Hp (Helicobacter pylori), uma bactéria adquirida por via oral relacionada ao aparecimento da úlcera e gastrite. Segundo a linha, após o tratamento e erradicação da HP, ocorreria aumento na incidência da doença. A explicação para o caso seria a produção da amônia pela bactéria, que neutralizaria parte do ácido.
Entre as complicações dessa patologia no esôfago, estão as erosões (feridas superficiais), as úlceras (feridas mais profundas) ou até mesmo uma estenose (estreitamento da parte inferior do órgão). Em casos graves, a inflamação crônica pode até facilitar o aparecimento de câncer.
Pacientes que apresentam hérnia de hiato consomem bebidas alcoólicas em excesso, fumantes, obesos que exageram frequentemente em refeições, etc. (quando o hiato – abertura do diafragma por onde passa o esôfago – apresenta-se muito alargado ou frouxo, permite que a parte superior do estômago escorregue para cima do diafragma. Com isso, as duas partes do esfíncter ficam desalinhadas, permitindo com maior facilidade do conteúdo ácido do estômago para o esôfago).
Para a DRGE, não há sinal de hereditariedade, mas pessoas que cultivam hábitos parecidos como os familiares podem desenvolver a doença.
O surgimento da doença aumenta com a idade, especialmente acima dos 40 anos, e se divide com frequência equivalente entre homens e mulheres.
Nossa orientação clínica tem como objetivo cicatrizar as lesões já existentes, aliviar os sintomas e prevenir complicações.
No caso de azia pouco frequente, é possível aliviar os sintomas com a prescrição de antiácidos. Já quando o refluxo ácido ocorre freqüentemente, uma das opções é a prescrição de inibidores da produção ácida estomacal, que faz desaparecer a queimação durante a sua ação.
No tratamento, a recomendação de mudanças posturais é de muita importância, como perder peso, abandonar o fumo, evitar deitar ou fazer esforço de estômago cheio, evitar comer demais, investir na alimentação fracionada (mais vezes ao dia em pequenas quantidades), etc.
Orientamos a intervenção cirúrgica para pacientes com falha do tratamento clínico, que apresentam hérnia de hiato, ou já com desenvolvimento do Esôfago de Barrett (lesão pré-cancerígena). Felizmente, nossos índices de cura por meio de cirurgia são altos, com baixa reincidência – em torno de 10%.
Em desenvolvimento
Pancreatite é o nome que se dá à inflamação do pâncreas, um órgão localizado na parte superior do abdômen, responsável pela produção de insulina e de outras enzimas que atuam na digestão dos alimentos (funções endócrinas e exócrinas). A doença pode ser aguda ou crônica.
A pancreatite aguda caracteriza-se por ativação prematura e descontrolada de potentes enzimas digestivas e manifesta-se por dor abdominal próxima ao estômago, que muitas vezes irradia para as costas, náuseas, vômitos e distensão.
A doença pode ser moderada, quando associada à leve disfunção e a recuperação completa, ou grave, relacionada a complicações como necroses ou até mesmo falência de órgãos, podendo levar ao óbito.
Cerca de 80% dos casos são consequências de cálculos biliares (da bile) ou do consumo excessivo de álcool. Outras causas bem menos frequentes podem ser uso de certos medicamentos, traumatismo abdominal, infecções por vírus como a caxumba, etc.
As mulheres sofrem pancreatites de causa obstrutiva quase duas vezes mais que os homens, enquanto nestes a pancreatite de origem alcoólica é seis vezes mais frequente.
A patologia pode estar ligada à hereditariedade. Idosos e pacientes com outras doenças crônicas também pertencem ao grupo de risco.
Para os pacientes que sofrem de pancreatite aguda moderada, o tratamento mais indicado é internação com monitorização básica e medicamentos prescritos.
Já para casos de pancreatite aguda grave, nossa abordagem precisa ser intensiva e multidisciplinar, com internação e acompanhamentos clínico, bioquímico, radiológico e bacteriológico.
No caso de pancreatite causada por cálculos, empregamos a cirurgia para a retirada das pedras dos canais obstruídos e retirada da vesícula biliar. A cirurgia também é indicada para retirar o tecido pancreático infectado que não desempenha a sua função.
Pancreatite é o nome que se dá à inflamação do pâncreas, um órgão localizado na parte superior do abdômen, responsável pela produção de insulina e de outras enzimas que atuam na digestão dos alimentos (funções endócrinas e exócrinas). A doença pode ser aguda ou crônica.
De difícil diagnóstico, a pancreatite crônica caracteriza-se por um processo inflamatório contínuo e destrutivo, com perda progressiva e permanente da função do pâncreas.
A doença manifesta-se por dor abdominal crônica, que costuma durar algumas horas por dia, má digestão e diarreia Por conta da falha da fabricação da insulina, muitas vezes a patologia leva também ao desenvolvimento de diabetes.
A exata origem da pancreatite crônica é apenas parcialmente conhecida. Os fatores mais associados a essa patologia são genéticos, tóxico-metabólicos (fumo, uso abusivo de medicamentos), ou consequência de pancreatite aguda recorrente. Sabe-se também que o álcool precede a doença em 55 a 80% dos casos.
O tratamento clínico da pancreatite crônica visa especialmente aliviar a dor causada pela doença, que é o sintoma que mais compromete a vida dos pacientes, e recuperar o peso saudável. Para tanto, as principais medidas envolvidas são abstenção alcoólica, uso de analgésicos e dieta balanceada.
Pacientes que se tornaram diabéticos podem necessitar de reposição de insulina e de reposição de outras enzimas pancreáticas.
Também pode ser empregado o tratamento endoscópico para melhorar a drenagem pancreática e a insuficiência de algumas enzimas, além de remover cálculos.
Empregamos a intervenção cirúrgica nos casos de falha ao tratamento clínico e para pacientes que são dependentes de analgésicos. A técnica mais empregada é pancreatectomia distal ou cirurgia de Whipple.
Em Desenvolvimento
Em Desenvolvimento
A Síndrome do Intestino Irritável está relacionada ao erro alimentar e a alterações funcionais do órgão manifestadas por sintomas como intestino preso, diarreia, gases, desconforto e náuseas. Apesar de o distúrbio não progredir para doenças do corpo, leva a perda de qualidade de vida.
A doença pode se apresentar em duas diferentes modalidades: obstipante, que apresenta dificuldade de evacuar com a presença de muitos gases; e alternada, que varia entre prisão de ventre e intestino solto.
Na ausência de outras anormalidades detectadas por exames, seu diagnóstico é feito por exclusão e pelo critério a seguir: no caso de desconforto por período superior a 12 semanas nos últimos 12 meses, associados a pelo menos duas das características como dor aliviada pela evacuação, dor associada ao ritmo de evacuação ou mudança na consistência das fezes.
O quadro ainda pode ser reforçado por diarreia, constipação, urgência de evacuar, muco nas fezes e presença de gases.
O distúrbio pode atingir pessoas em qualquer faixa etária, sendo mais frequente entre 20 e 40 anos, principalmente em mulheres. Segundo estudo, 28% dos pacientes que se consultam com especialistas da área de Gastroenterologia se queixam da doença.
No tratamento clínico da SII, indicamos uma conduta multifatorial, que envolve desde orientação alimentar a prescrição de medicamentos de acordo com os sintomas de cada paciente.
Como também é comum que a disfunção esteja ligada a fatores emocionais, pode também ser indicado apoio psicológico e utilização de antidepressivos.
Em Desenvolvimento
Conhecida como prisão de ventre ou intestino preguiçoso, a doença é caracterizada pela dificuldade de eliminar as fezes, pela diminuição do número de evacuações ou pela evacuação incompleta ou insatisfatória. (vale lembrar que, em relação ao número de evacuações, a definição de normalidade varia de três vezes por dia a três vezes por semana)
Geralmente é tratada indiscriminadamente e sem prescrição médica com a ajuda de laxativos, o que de fato não é indicado uma vez que apenas anula o efeito, e não a causa. Para realmente tratar a constipação intestinal, é necessário antes de tudo diferenciar erro alimentar de lesão orgânica (cerca de 90% dos casos é decorrente de erro alimentar ou inibição social)
Pacientes que sofrem dessa condição ficam até 10 dias sem evacuar. Outros sintomas relacionados são dor pelo esforço excessivo, desconforto abdominal e maior formação de gases. Em casos mais graves, pode ocorrer formação de fecaloma, massa de fezes dura e grande que o paciente não consegue eliminar sozinho.
Se a constipação não for tratada pode evoluir para outras complicações como hemorroidas, fissuras anais e diverticulose (pequenas bolsas da parede do intestino projetadas para fora). Além disso, a doença pode ser um sinal de alerta para outra patologia, passível até de tratamento cirúrgico.
A maior prevalência desta disfunção está entre as mulheres, em número equivalente ao dobro do que ocorre com os homens. Outros dois grupos que sofrem com a dificuldade de evacuar são os idosos e as grávidas.
Pacientes que possuem baixa ingestão de fibra e de líquidos, sedentários e que fazem uso frequente de laxantes também são fortes candidatos a desenvolver a disfunção.
O nosso tratamento clínico consiste em, depois de uma análise clínica, esclarecer o paciente sobre o que contribui para a sua disfunção e recomendar o que melhor convém para seu caso. Entre os exames indicados para obter um diagnóstico preciso, estão trânsito colônico, colonoscopia, enema opaco, manometria anorretal e vídeo defecograma.
Muitas vezes, orientação e acompanhamento relacionados aos hábitos alimentares já aliviam bastante os sintomas. Mudanças recomendadas são: aumento considerável da ingestão de fibras e de água (cerca de 2 a 3 litros por dia), e pela diminuição do consumo de alimentos constipantes, como: massas e pães feitos com farinhas refinadas, batata, chocolate, chá preto, café, leite, álcool, etc.
A importância das fibras se deve ao fato de elas “lubrificarem” o intestino (fibras solúveis) e ajudarem a reter líquido nas fezes (fibras insolúveis), fazendo com que fiquem mais fáceis de eliminar. Já o líquido tem papel de hidratar o bolo fecal.
É importante lembrar que, durante o tratamento, o papel dos laxantes e/ou supositórios deve ser avaliado pelo médico – e nunca ser utilizado sem prescrição pelos pacientes.
Algumas anormalidades anatômicas do intestino que causam a constipação são passíveis de intervenção cirúrgica. Mas essa é uma decisão baseada no quadro clínico e nos argumentos do cirurgião.
Em Desenvolvimento
Em Desenvolvimento
O cisto pilonidal sacrococcígeo trata-se de afecção supurativa, localizada no subcutâneo da região sacral ,junto ao sulco interglúteo( próximo ao final da coluna vertebral). Comumente manifesta-se como abscesso doloroso na região que pode drenar espontaneamente ou necessitar de drenagem cirúrgica.
Através de um ou mais orifícios a drenagem de secreção purulenta persiste, em quantidade variável, e com períodos de remissão (melhora) temporária.
É uma lesão adquirida, decorrente dos movimentos de atrito da região, que ocasionam uma foliculite (inflamação do pêlo)e a propulsão dos pêlos para o interior do subcutâneo, provocando uma reação inflamatória e infecciosa pela presença do pêlo aprisionado (reação de corpo estranho) e formação do cisto pilonidal( do latim:pilus=pêlo; .nidus=ninho)
Seu diagnóstico é eminentemente clínico, através da história relatada pelo paciente e exame físico da região.
Eventualmente exames adicionais de imagem (Ressonância Nuclear Magnética)podem ser solicitados para avaliação da sua extensão ou quando houver necessidade de diagnóstico diferencial com outras patologias (ex: fístula perianal complexa).
Tratamento:
O princípio cirúrgico do tratamento dessa patologia consiste na ressecção completa do cisto , suas eventuais ramificações bem como dos pêlos do seu interior.
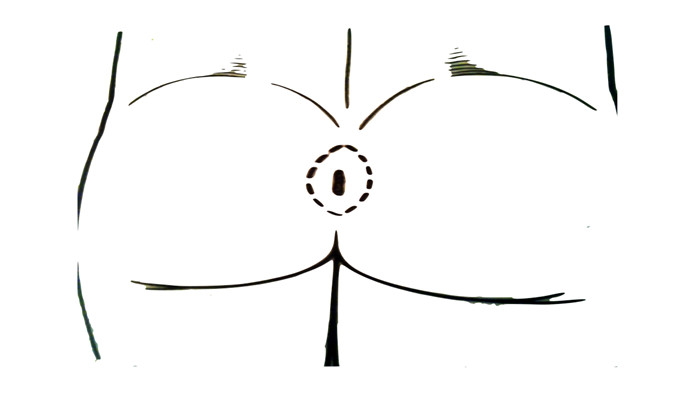
FIG 1: esquema da excisão de cisto pilonidal
FIG. 2: Peça cirúrgica (cisto pilonidal ressecado com pêlos no interior)
VIDEO 1: Abertura da peça cirurgica
A escolha do melhor tratamento ainda não é consenso, e diversas opções são descritas na Literatura :
1) incisão e curetagem: pode ser utilizado em todos os casos , mesmo na vigência de complicações. Resulta em menor ferida cirúrgica e portanto, menor dor e menor tempo de cicatrização
2) incisão e marsupialização do cisto: nessa técnica , as bordas da pele são suturadas à base da ferida o q também diminui o tamanho da ferida pós operatória e o tempo de cicatrização
3) excisão com sutura primária (fechamento da ferida): diminui o tempo de recuperação e cicatrização pós-operatória, porém é mais relacionada a complicações como seromas, hematomas, infecções. Alguns trabalhos também mostram maiores taxas de recidiva em comparação aos outros métodos
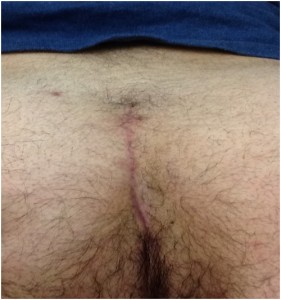
FIG:3: Pós-operatório 25 dias/técnica fechada
4) excisão sem sutura primária (ferida aberta): menor tempo cirúrgico, porém com tempo prolongado de cicatrização e necessidade de curativos mais trabalhosos no pós-operatório.
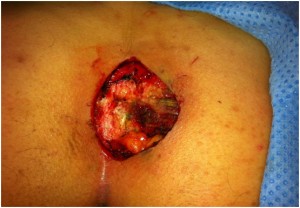
FIG. 4: Aspecto final ressecção cirúrgica de cisto pilonidal
5) excisão e fechamento com retalhos cirúrgicos: diminui a tensão da ferida cirúrgica, o que diminui a chance de ruptura da sutura, mas ocasiona incisões maiores
Não há portanto, um melhor tratamento, e a escolha do método a ser empregado dependerá da extensão da doença, da existência de complicações e principalmente da experiência pessoal do cirurgião com o método escolhido.
Em Desenvolvimento
Hemorróidas são dilatações venosas (varizes) que acometem o segmento anorretal. Quando acometem o plexo hemorroidário superior são denominadas hemorróidas internas, e se acometem o plexo hemorroidário inferior são chamadas de hemorróidas externas. São denominadas mistas se acometerem os dois plexos simultaneamente.
Ocorre mais comumente ao redor da quarta década de vida, com incidência um pouco maior no sexo feminino.
Fatores predisponentes: obstipaçãointestinal, gestações, esforços físicos, varizes dos membros inferiores
Sintomas: os sintomas são variáveis na dependência da sua forma clínica e da presença ou não de complicações da doença,sendo os mais freqüentes:
a) sangramento, normalmente no final da evacuação e com sangue “vivo”. Esses sangramentos podem ser esporádicos e pequenos, mas também podem ser frequentes e em grande quantidade, podendo causar anemia.
b) trombose, manifestada pela presença de nodulação local dolorosa e frequentemente irredutível
c) prolapso, exteriorizaçãodo mamilo ou mesmo da mucosa do canal anal
d) excreção de muco, pelo processo inflamatório/infeccioso local
e) dor anal
f) anemia
Quanto a forma clínica, as classificamos em graus 1 a 4 sendo:
Grau 1: dilatação venosa com sangramento eventual a evacuação
Grau 2: exteriorizam-se durante a evacuação, mas retornam espontaneamente ao canal anal

Grau 3: permanecem constantemente exteriorizadas através do canal anal, mas podem ser reduzidas manualmente
Grau 4: permanecem sempre exteriorizadas, não sendo possível a redução manual
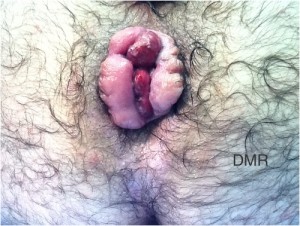
Diagnóstico: deve ser concluído após anamnese(entrevista) cuidadosa, seguida de exame físico e exame proctológico completos. Normalmente associamos a realização de exames complementares como a retossigmoidoscopia ou colonoscopia para afastar a ocorrência de eventuais patologias associadas que possam apresentar sintomas semelhantes(malformações vasculares, pólipos ou câncer colorretal).
Tratamento: será proposto conforme o estado clínico do paciente, grau da doença e a ocorrência ou não de complicações.
Tratamento clínico: para os casos em que há sintomatologia discreta e com longos períodos de remissão, nas gestantes (sempre que possível, pois há grande possibilidade de regressão dos mamilos hemorroidários após o parto) e nos doentes clinicamente graves ou muito idosos impedindo realização de procedimento cirúrgico. Inclui: banhos de assento, analgésicos, anestésicos tópicos (pomadas) e medicamentos que melhoram a circulação venosa local.
Tratamento cirúrgico:
a) Ligadura elástica: consiste em aplicar um anel de borracha envolvendo a base do mamilo hemorroidário interno, interrompendo a circulação sanguínea e causando necrose e desaparecimento do mesmo em até 10 dias. É procedimento feito ambulatorialmente, com equipamento específico, praticamente indolor e pode ser repetido quantas vezes forem necessárias. Possui a desvantagem de não tratar os mamilos externos e não remover plicomas(sobras de pele), o que compromete o resultado estético, além de frequentemente necessitar ligaduras repetidas
b) Trombectomia: retirada apenas dos trombos que obstruíram as veias hemorroidárias, sob anestesia local. Trata-se de método para alívio da dor e do inchaço, mas não constitui tratamento definitivo. Pode apresentar o inconveniente de manter sangramento pelo orifício de retirada do trombo.
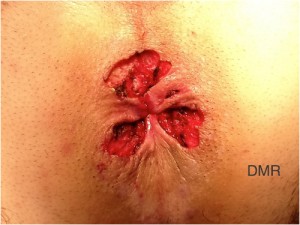
c) Cirurgia: consiste no único método radical e definitivo para o tratamento dos mamilos hemorroidários pois engloba a remoção completa das varizes e dos plicomas (excessos de pele). Pode ser feito através de várias técnicas, na dependência da preferência e experiência do cirurgião.
Os métodos cirúrgicos que mantém as áreas de ressecção abertas para cicatrização posterior em aproximadamente 3 semanas,são chamadas técnicas abertas, sendo a mais comumente utilizada a descrita por Milligan e Morgan. Quando são realizadas suturas cobrindo as áreas de ressecção, são denominadas técnicas abertas. Normalmente são descritos maior incidência de dor, infecção e edema (inchaço) no local.
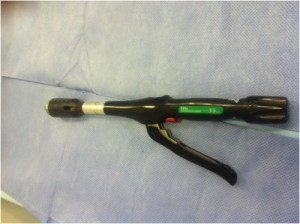
d) PPH: trata-se de técnica cirúrgica realizada com auxílio de um grampeador circular (Procedimento para Prolapso e Hemorróidas) que permite a realização de 2 fileiras de transecção e ressecção dentro do canal anal e acima da linha pectínea (local com menos inervação e portanto menos dor) interrompendo a circulação sanguínea das varizes em toda a circunferência 360o .É comumente associada a outras técnicas de ressecção cirúrgica para melhor resultado estético final (ressecção dos plicomas).
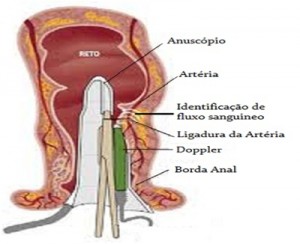
e) THD: chamada de Dearterialização Hemorroidária Transanal guiada por Doppler. Feita sob anestesia, o cirurgião introduz um anuscópio (espéculo anal) com um ultrassom doppler na sua extremidade, que localiza o fluxo sanguíneo das hemorróidas. Em seguida aciona uma agulha que costura a veia, diminuindo seu fluxo, o que leva a diminuição importante do seu tamanho.
Cuidados pós-operatórios: será prescrita analgesia e cuidados locais que incluem banhos de assento e pomadas tópicas. O uso de laxantes leves poderá ser indicado para facilitar a evacuação nos primeiros dias de pós-operatório, assim como dieta rica em resíduos.
Em Desenvolvimento
Em Desenvolvimento
Em Desenvolvimento